
Vitamine A : Top 30 des aliments les plus riches
Vitamine A : la vitamine de la vision, de l’immunité et des muqueuses. Découvrez les aliments les plus riches (CIQUAL 2025) et comment en profiter en mode IG bas, sans pics glycémiques.
Vitamine A : pourquoi elle est utile (et quand elle fait vraiment la différence)
La vitamine A regroupe plusieurs formes : le rétinol (vitamine A “préformée”, surtout dans les aliments animaux) et les
caroténoïdes provitaminiques A (notamment le bêta-carotène, dans les végétaux), que l’organisme peut convertir en vitamine A.
Elle est essentielle à la vision (y compris la vision nocturne), au bon fonctionnement du système immunitaire,
et à l’intégrité de la peau et des muqueuses (barrières respiratoire et digestive).
Dans une approche IG bas & diabète, la bonne nouvelle est simple : beaucoup de sources intéressantes (certaines salades, légumes verts,
carotte, herbes…) sont riches en micronutriments et souvent faibles en charge glycémique quand elles sont intégrées à un repas équilibré.
Le point d’attention, lui, concerne surtout les aliments très riches en rétinol (foies, huile de foie), à consommer avec mesure.
Top 30 des aliments les plus riches en vitamine A
Valeurs pour 100 g d’aliment (partie comestible). Données issues de la table CIQUAL 2025 (ANSES).
| Rang | Famille / Aliment (CIQUAL 2025) | Rétinol (µg/100 g) |
Bêta-carotène (µg/100 g) |
Glucides (g/100 g) |
Fibres (g/100 g) |
|---|---|---|---|---|---|
| 1 | Huile de foie de morue | 30000 | 0 | 0 | 0 |
| 2 | Spiruline séchée | 0 | 155000 | 17,7 | 2,71 |
| 3 | Foie de volaille (valeur moyenne cuite) | 12000 | 0 | 0,5 | 0 |
| 4 | Foie de veau / bœuf (valeur moyenne cuite) | 9500 | 0 | 4 | 0 |
| 5 | Foie de porc (valeur moyenne) | 5800 | 0 | 0,6 | 0 |
| 6 | Foie d’agneau (valeur moyenne) | 6500 | 0 | 4,4 | 0 |
| 7 | Foie de canard / oie (valeur moyenne) | 8000 | 0 | 4 | 0 |
| 8 | Foie gras (canard / oie) | 3900 | 0 | 1 | 0 |
| 9 | Foie de morue (conserve) | 4667 | 0 | 0 | 0 |
| 10 | Pâté de foie de porc | 8800 | 0 | 2,91 | 0,2 |
| 11 | Beurre | 680 | 0 | 0,7 | 0 |
| 12 | Jaune d’œuf | 500 | 0 | 0,3 | 0 |
| 13 | Fromage à pâte dure | 300 | 0 | 0,5 | 0 |
| 14 | Carotte déshydratée | 0 | 34000 | 56 | 23,6 |
| 15 | Carotte crue | 0 | 5000 | 6,7 | 2,7 |
| 16 | Épinard cru | 0 | 4700 | 1,6 | 2,2 |
| 17 | Chou frisé (kale) | 0 | 4400 | 4,2 | 3,6 |
| 18 | Patate douce | 0 | 4200 | 17 | 3 |
| 19 | Potiron | 0 | 2700 | 4 | 1,1 |
| 20 | Courge butternut | 0 | 3100 | 6 | 2 |
| 21 | Persil frais | 0 | 3000 | 4,1 | 4,3 |
| 22 | Roquette | 0 | 1800 | 2,1 | 1,6 |
| 23 | Poivron rouge cru | 0 | 1600 | 5,98 | 3,2 |
| 24 | Mâche | 0 | 1400 | 1,8 | 1,6 |
| 25 | Laitue romaine | 0 | 1300 | 2 | 1,8 |
| 26 | Brocoli cru | 0 | 900 | 2,15 | 2,6 |
| 27 | Chou vert | 0 | 850 | 4,6 | 2,5 |
| 28 | Tomate crue | 0 | 450 | 3,5 | 1,2 |
| 29 | Abricot sec | 0 | 3600 | 53 | 7 |
| 30 | Melon | 0 | 2000 | 8 | 0,9 |
Source : ANSES – Table CIQUAL 2025.
🧠 Pourquoi les foies dominent-ils le classement ?
Les foies arrivent très largement en tête du classement car ils sont extrêmement riches en rétinol,
la forme “préformée” et directement active de la vitamine A.
Contrairement aux végétaux, ils ne contiennent pas de bêta-carotène à convertir : la vitamine est immédiatement disponible.
Cela explique leurs valeurs très élevées… mais cela implique aussi une consommation modérée.
La vitamine A préformée peut s’accumuler en cas d’apports répétés et élevés.
Rétinol vs bêta-carotène : quelle différence ?
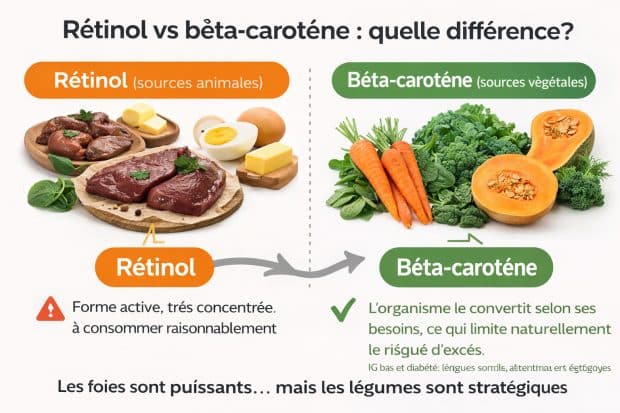
- Rétinol (sources animales) : foie, foie gras, beurre, jaune d’œuf.
Forme active, très concentrée, à consommer raisonnablement. - Bêta-carotène (sources végétales) : carotte, épinard, chou frisé, courges…
L’organisme le convertit selon ses besoins, ce qui limite naturellement le risque d’excès.
Dans une approche IG bas et diabète, privilégier les légumes riches en bêta-carotène
est souvent plus pertinent au quotidien : ils apportent aussi des fibres, des antioxydants et
une charge glycémique maîtrisable lorsqu’ils sont intégrés à un repas équilibré.
En résumé : les foies sont puissants… mais les légumes sont stratégiques.
Hors catégorie : les ultra-concentrés (à part, et à manier avec prudence)
La vitamine A préformée (rétinol) peut poser problème si elle est consommée en excès de façon régulière.
Les aliments suivants sont “puissants” : utiles ponctuellement, mais pas à banaliser au quotidien.
- Huile de foie de morue : extrêmement concentrée (une petite quantité suffit largement)
- Foies (volaille, veau, canard, porc, etc.) : très riches en rétinol
- Foies gras & pâtés de foie : riches en vitamine A, et souvent plus gras/salés
- Compléments à base de rétinol : à éviter en automédication (prudence maximale en cas de grossesse)
Besoins journaliers : combien de vitamine A par jour ?
Les références varient selon l’âge, le sexe, et certaines situations (grossesse, allaitement).
À retenir : on vise un apport “suffisant” via l’alimentation, sans chercher le “toujours plus”.
Une stratégie simple : miser sur des légumes colorés et des légumes verts (caroténoïdes), et garder les aliments très riches en rétinol
(foie/huile de foie) pour une consommation occasionnelle.
Vitamine A : quels sont ses véritables intérêts santé ?
Vision (dont la vision nocturne)
La vitamine A participe au cycle visuel. C’est un nutriment clé pour la vision quand la lumière baisse.
Immunité & muqueuses (barrière de protection)
Elle contribue à la qualité des muqueuses (respiratoire, digestive), et donc à la première ligne de défense de l’organisme.
Peau & renouvellement cellulaire
La vitamine A intervient dans la différenciation cellulaire. C’est l’une des raisons pour lesquelles elle est associée
à la peau et à l’équilibre des tissus.
Excès : attention surtout au rétinol
Les sources végétales (bêta-carotène) sont globalement plus “auto-régulées” par l’organisme.
Les sources animales très concentrées (foies, huile de foie) doivent rester raisonnables.
Vitamine A et diabète : ce qu’il faut retenir
Les meilleures options “IG bas” sont souvent… des végétaux
Même si le Top 30 “pur” CIQUAL fait remonter beaucoup de foies (logique : rétinol très concentré),
dans une approche IG bas, on peut très bien sécuriser ses apports en misant sur des aliments riches en bêta-carotène :
légumes verts, carotte, certaines salades, herbes aromatiques, etc.
Le bon réflexe : alimentation complète plutôt que “shots”
Pour limiter les pics glycémiques et soutenir la santé métabolique : intégrer les légumes riches en caroténoïdes à un repas complet
(protéines + fibres + bons lipides), plutôt que de chercher à “booster” via des produits ultra-concentrés.
En pratique : optimiser ses apports en vitamine A en IG bas
Les meilleurs choix au quotidien (simple, efficace)
- Légumes verts (épinards, chou frisé, roquette…) : cuissons douces, ou crus si tolérés
- Carotte : crue ou cuite al dente, portion adaptée et intégrée au repas
- Courges : portion raisonnable, et toujours “avec” protéines/gras (ex : poulet + huile d’olive)
- Herbes fraîches : persil, ciboulette… ajoutées au dernier moment
Astuce d’absorption (à ne pas zapper)
Les caroténoïdes sont mieux absorbés avec un peu de matière grasse :
un filet d’huile d’olive, une sauce yaourt, quelques noix… et c’est tout de suite plus “rentable”.
À limiter si l’objectif est santé métabolique + prudence vitamine A
- Foie / foie gras trop fréquents
- Huile de foie de morue en consommation “au long cours” sans suivi
- Compléments de rétinol sans avis médical (grossesse : vigilance maximale)
FAQ – Vitamine A (10 questions)
1) Vitamine A : à quoi sert-elle vraiment ?
À la vision, à l’immunité, et à l’intégrité de la peau et des muqueuses.
2) La vitamine A fait-elle monter la glycémie ?
Non. Elle n’a pas d’effet hyperglycémiant direct : tout dépend de l’aliment, de la portion, et du contexte du repas.
3) Quelle différence entre rétinol et bêta-carotène ?
Le rétinol est la forme “prête à l’emploi” (animale). Le bêta-carotène est une provitamine A (végétale) convertie selon les besoins.
4)Différence entre rétinol et bêta-carotène ?
Le rétinol est la forme active et directement utilisable de la vitamine A.
On le trouve principalement dans les aliments d’origine animale (foie, produits laitiers, œufs).
Il est rapidement absorbé mais peut devenir problématique en cas d’excès.
Le bêta-carotène est une provitamine A présente dans les végétaux
(carotte, épinards, courges, légumes verts). L’organisme le convertit en vitamine A selon ses besoins,
ce qui rend le risque de surdosage beaucoup plus faible via l’alimentation.
👉 En pratique : les sources végétales sont généralement plus sûres pour un apport régulier,
tandis que les sources riches en rétinol doivent rester modérées.
5) Peut-on manquer de vitamine A ?
Oui, surtout en cas d’alimentation très pauvre en végétaux et/ou de troubles d’absorption des graisses.
6) Les foies sont-ils indispensables pour couvrir ses besoins ?
Non. On peut couvrir largement ses besoins avec des sources végétales riches en caroténoïdes + un peu de lipides.
7) Peut-on en consommer trop ?
Oui, surtout via le rétinol (foie, huile de foie, compléments). L’excès chronique n’est pas souhaitable.
8) Grossesse : faut-il faire attention ?
Oui. Il faut éviter les apports élevés en rétinol (foie/huile de foie + compléments) sans avis médical.
9) Comment mieux absorber la vitamine A des végétaux ?
Ajouter un peu de matière grasse au repas (huile d’olive, noix, avocat, yaourt…).
10) Spiruline : bonne idée ?
Elle est très riche en caroténoïdes, mais on n’en consomme pas 100 g. À considérer comme un “bonus” plutôt qu’une base.
11) Quels aliments riches en vitamine A sont compatibles IG bas ?
Légumes verts, herbes fraîches, carotte (portion adaptée), courges (portion adaptée), intégrés à un repas complet.
Source:
Table Ciqual – ANSES : Base officielle de composition nutritionnelle des aliments


